Le déchaussement dentaire, médicalement appelé récession gingivale, est un processus souvent insidieux. Il correspond à la rétraction progressive de la gencive, finissant par exposer la racine de la dent. Si ce phénomène peut sembler anodin au départ, il est en réalité irréversible s’il n’est pas pris en charge rapidement.
Lorsque vous constatez que vos dents paraissent plus « longues » ou que vous ressentez une sensibilité accrue au froid, il est crucial d’agir. Sans traitement, la destruction des tissus de soutien peut mener à la mobilité et à la perte définitive de la dent. Ce guide complet vous aide à identifier les signes visuels, comprendre les mécanismes en jeu et découvrir les solutions médicales pour stabiliser la maladie.
En bref :
- Le déchaussement est la conséquence ultime d’une gingivite non soignée transformée en parodontite.
- C’est une maladie chronique et irréversible : l’os perdu ne se régénère pas spontanément.
- Les premiers signes d’alerte sont le saignement et l’impression visuelle de « dents longues ».
- Le traitement repose sur un duo strict : surfaçage radiculaire chez le dentiste et hygiène irréprochable à la maison.
- L’utilisation de brossettes interdentaires et d’une brosse souple est indispensable pour stopper l’évolution.
- Le tabac est un facteur aggravant majeur qui masque souvent les premiers symptômes.
Qu’est-ce que le déchaussement dentaire et comment l’identifier ?
Le déchaussement n’arrive pas par hasard : c’est le stade avancé des maladies parodontales. Tout commence généralement par une gingivite (inflammation des gencives due à la plaque dentaire) mal soignée. Si l’inflammation persiste, elle évolue en parodontite.
Le mécanisme biologique est redoutable : l’accumulation de bactéries sous la gencive détruit progressivement l’os alvéolaire qui soutient la dent. La gencive, n’ayant plus de support osseux, se rétracte. Il est important de noter que cette perte osseuse est irréversible : le tissu perdu ne se régénère pas spontanément. Bien que ce phénomène touche majoritairement les adultes après 40 ans, les signes avant-coureurs apparaissent bien plus tôt.
Les 7 signes avant-coureurs qui ne trompent pas
Pour répondre à votre recherche visuelle, voici les symptômes cliniques que vous pouvez observer devant votre miroir ou ressentir au quotidien :
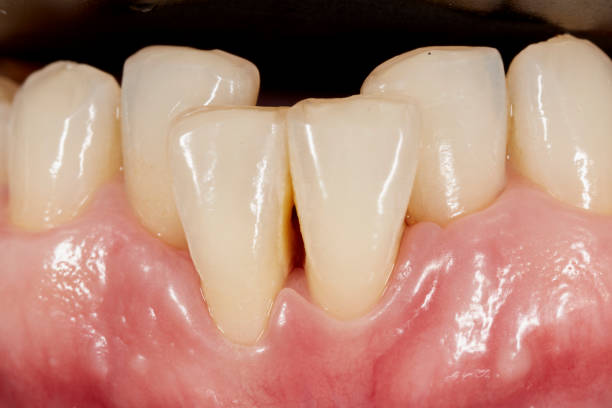
- Dents allongées : C’est le signe le plus visuel. La racine de la dent, souvent plus jaune que l’émail de la couronne, devient visible.
- Sensibilité thermique : Une douleur vive et brève se déclenche au contact d’aliments chauds, froids ou sucrés.
- Saignements des gencives : Qu’ils surviennent lors du brossage ou spontanément, ils signalent une inflammation active (gingivite).
- Gencives rouges et gonflées : Une gencive saine doit être rose pâle et ferme (« en peau d’orange »). Une gencive rouge, lisse et brillante est malade.
- Espaces interdentaires : L’apparition de « triangles noirs » entre les dents indique que la papille gingivale s’est rétractée.
- Mauvaise haleine persistante : Aussi appelée halitose, elle est causée par la prolifération bactérienne dans les poches parodontales.
- Mobilité dentaire : À un stade avancé, la dent bouge légèrement au toucher ou à la mastication.
Pourquoi mes dents se déchaussent-elles ? les causes principales
Si l’hérédité joue un rôle, le facteur déclencheur principal reste bactérien. La plaque dentaire, cet enduit blanchâtre composé de bactéries et de salive, se dépose sur les dents après chaque repas. Si elle n’est pas éliminée, elle se calcifie pour devenir du tartre, que seule une intervention professionnelle peut retirer. Ce tartre colonise l’espace entre la dent et la gencive, créant une infection chronique.
Les facteurs de risque aggravants
Certaines habitudes ou conditions de santé accélèrent la destruction de la gencive. Voici les principaux facteurs identifiés par les parodontistes :
| Catégorie | Facteurs de risque | Impact sur la gencive |
|---|---|---|
| Hygiène & Habitudes | Tabagisme, brossage traumatique (mouvement horizontal ou trop fort), bruxisme (grincement des dents). | Le tabac réduit l’afflux sanguin et masque les saignements. Le brossage agressif détruit mécaniquement la gencive fine. |
| Santé Générale | Diabète non stabilisé, stress chronique, changements hormonaux (grossesse, ménopause). | Ces états affaiblissent la réponse immunitaire de l’organisme face aux attaques bactériennes. |
| Anatomie | Gencive naturellement fine, malposition dentaire, frein labial trop court. | Une fragilité structurelle qui prédispose à la récession, même avec une hygiène correcte. |
Traitements : peut-on sauver une dent qui se déchausse ?
Soyons clairs : on ne peut pas toujours faire « repousser » la gencive sans chirurgie, mais on peut stopper la progression de la maladie et conserver ses dents toute sa vie. Le traitement repose sur une collaboration étroite entre le praticien et le patient.
Les solutions chez le dentiste (soins professionnels)
Votre dentiste ou parodontiste établira un plan de traitement adapté à la sévérité de l’atteinte :
- Le détartrage complet : Il s’agit de la première étape indispensable pour éliminer le tartre visible au-dessus de la gencive (supra-gingival).
- Le surfaçage radiculaire : Souvent réalisé sous anesthésie locale, ce soin (aussi appelé curetage ou lithotritie) consiste à nettoyer en profondeur sous la gencive. Le praticien désinfecte les poches parodontales et lisse la racine de la dent pour permettre à la gencive de réadhérer.
- La chirurgie et la greffe de gencive : Pour les récessions avancées ou pour des raisons esthétiques, une greffe peut être envisagée. Elle consiste généralement à prélever un greffon de tissu conjonctif au niveau du palais pour venir recouvrir la racine exposée.
L’hygiène à la maison : 90% de la réussite
Les soins au cabinet sont inutiles si la plaque dentaire se reforme immédiatement. La maintenance parodontale à domicile est la clé du succès :
- Utilisez impérativement une brosse à dents à poils souples ou une brosse électrique à technologie sonique (plus douce pour les gencives que les rotatives).
- Proscrivez le brossage horizontal : adoptez un mouvement rotatif de la gencive vers la dent (du rouge vers le blanc).
- Le brossage seul ne suffit pas : l’utilisation quotidienne de fil dentaire ou de brossettes interdentaires calibrées est obligatoire pour nettoyer les espaces où la brosse ne passe pas.
- Des organismes comme l’UFSBD rappellent que c’est la régularité mécanique de ces gestes qui prévient la récidive.
Prévention et remèdes naturels d’accompagnement
En complément des soins médicaux, certaines méthodes naturelles aident à apaiser l’inflammation des tissus :
- Bains de bouche à l’eau salée : Le sel possède des vertus antiseptiques et aide à réduire l’œdème gingival.
- Gel d’aloe vera : Appliqué localement, il peut soulager la sensibilité grâce à ses propriétés cicatrisantes.
- Thé vert : Riche en antioxydants, il contribue à lutter contre l’inflammation.
Cependant, ces remèdes ne remplacent jamais le diagnostic d’un professionnel. Des visites de contrôle régulières (tous les 6 mois en phase de maintenance) sont impératives pour vérifier la stabilité osseuse.